salamatpedia
در این وبلاگ با مقالات پزشکی روز آشنا شوید و به روز بمانید!salamatpedia
در این وبلاگ با مقالات پزشکی روز آشنا شوید و به روز بمانید!سازوکار دریچه های قلب چگونه است؟
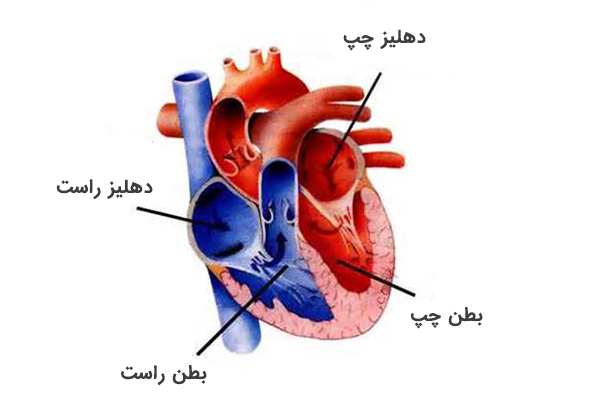
قلب انسان از چهار بخش، دو دهلیز (بخش بالایی قلب) و دو بطن (بخش پایینی قلب) تشکیل شده است. برای ورود خون به هر کدام از این 4 بخش دریچه ای وجود دارد. این دریچهها از جریان خون به عقب جلوگیری میکنند. دریچه های قلب انسان بافتی هستند که در هر انتهای دو بطن (دریچههای پایین قلب) قرار دارند. آنها به عنوان ورودیهای یک طرفه خون در یک طرف بطن و خروجیهای یک طرفه خون در طرف دیگر بطن عمل میکنند. دریچه های نرمال سه لختی هستند، به جز دریچه میترال که دو لختی است. چهار دریچه قلب انسان شامل موارد زیر است:
- دریچه سه لختی: بین دهلیز راست و بطن راست قرار دارد.
- دریچه ریوی: بین بطن راست و شریان ریوی قرار دارد.
- دریچه میترال: بین دهلیز چپ و بطن چپ قرار دارد.
- دریچه آئورت: بین بطن چپ و آئورت قرار دارد.
دریچه تریکوسپید
دریچه تریکوسپید که بزرگ ترین دریچه قلب است، دهلیزی بطنی راست نیز نامیده میشود. این دریچه دهلیز راست را از بطن راست جدا میکند. در واقع دریچه تریکوسپید اجازه میدهد تا خون از دهلیز راست به بطن راست جریان یابد و از برگشت خون از بطن راست به دهلیز راست جلوگیری میکند. مشکلاتی که این دریچه ممکن است پیدا کند عبارتند از: انسداد دریچه، نارسایی دریچه و تنگی عضله
دریچه ریوی
دریچه ریوی، درچهی سه لتی نیمه هلالی قلب است. این دریچه بطن راست را از شریان ریوی جدا میکند. دریچه ریوی اجازه میدهد تا خون از بطن راست به ریهها (از طریق شریان ریوی) پمپ شود و در آنجا اکسیژن دریافت کند. این دریچه همچنین از برگشت خون از شریان ریوی به بطن راست جلوگیری میکند. مشکلات دریچه ریوی شامل تنگی دریچه و نارسایی دریچه است.
دریچه آئورت
دریچه آئورت به صورت معمول دریچهای سه لختی است. در صورتی که به صورت مادرزادی این دریچه غیر عادی باشد، دو لختی می شود. دریچه آئورت بطن چپ را از آئورت جدا میکند. این دریچه اجازه میدهد خون از بطن چپ از طریق آئورت از قلب خارج شود و از برگشت خون از آئورت به بطن چپ جلوگیری میکند. مشکلات دریچه آئورت شامل نارسایی آئورت و تنگی آئورت می شود.
دریچه دو لختی قلب یا دریچه میترال
دریچهها از فلپهای محکم و نازک بافتی به نام کاسپ ساخته شدهاند. دهانههای دریچه میترال باز میشوند تا در طی نیمی از ضربان قلب، خون از طریق فشار به جلو حرکت کند. سپس دریچههای میترال بسته میشوند تا جریان خون در نیمه دیگر ضربان قلب به عقب حرکت کند.
دریچه میترال فقط دو دهانه دارد. دریچه های آئورت، ریوی و تریکوسپید دارای سه دهانه هستند. این دهانهها به حلقهای از بافت رشتهای به نام آنولوس متصل و پشتیبانی میشوند. آنولوس به حفظ شکل مناسب دریچهها کمک میکند.
نحوهی عملکرد دریچههای قلب انسان
چهار دریچه باید باز و بسته شوند تا خون از طریق قلب جریان یابد. مراحل زیر نحوه جریان خون در قلب را نشان میدهد و نحوه کار هر دریچه را برای حرکت خون نشان میدهد.
1. دریچه سه لختی تریکوسپید و میترال باز می شوند
خون از طریق دریچه تریکوسپید، از دهلیز راست به داخل بطن راست و از طریق دریچه میترال، از دهلیز چپ به بطن چپ جریان مییابد.
2. دریچه سه لختی تریکوسپید و میترال بسته می شوند
وقتی بطن راست پر شد، دریچه تریکوسپید بسته میشود و از جریان خون به سمت عقب در دهلیز راست، جلوگیری میکند. وقتی بطن چپ پر شد، دریچه میترال بسته میشود و با انقباض بطن، از برگشت خون به دهلیز چپ جلوگیری میکند.
3. دریچه ریوی و آئورت باز می شوند
با شروع انقباض بطن راست، دریچه ریوی مجبور به باز شدن میشود. خون از بطن راست از طریق دریچه ریوی به داخل رگ ریوی به ریه.ها منتقل میشود. با شروع انقباض بطن چپ، دریچه آئورت باز میشود. خون از بطن چپ از طریق دریچه آئورت خارج میشود. آئورت به بسیاری از عروق منشعب شده و خون را به بدن میرساند.
4. دریچههای ریوی و آئورت بسته می شوند
وقتی بطن راست منقبض شد و شروع به شل شدن کرد ( شروع فاز استراحت)، دریچه ریوی بسته میشود. این باعث میشود خون به بطن راست برگردد. با انقباض بطن چپ و شروع فاز استراحت، دریچه آئورت بسته میشود. این باعث میشود خون به بطن چپ برگردد.
این الگو تکرار میشود و باعث جریان مداوم خون به قلب، ریهها و بدن میشود. چهار دریچه قلب که به طور معمول کار میکنند اطمینان حاصل میکنند که خون همیشه آزادانه در یک جهت جریان دارد و هیچ نشتی به عقب وجود ندارد.
حرکت روبان در ژیمناستیک
مراحل تمرین ژیمناستیک ریتمیک با روبان شامل پرتاب و گرفتن روبان، حرکات مارپیچی، نوسانی، دایره ای و تشکیل شکل هشت با نوار در هوا است.
 پرتاب و گرفتن
پرتاب و گرفتن
یکی از دیدنی ترین مراحل در حرکت ژیمناستیک ریتمیک با روبان، پرتاب و گرفتن است. در پرتاب و گرفتن، یک ژیمناست باید نوار را به بالا در هوا پرتاب و سپس آن را دوباره بگیرد. روبان نمی تواند به زمین برخورد کند. گاهی اوقات، ژیمناست حرکات چرخش، پشتک وارون به جلو یا عقب و جهش را در حالی که روبان به زیبایی در هوا قرار دارد، انجام می دهد. هنگامی که او مهارت یا جهش خود را انجام می دهد، روبان را با یک دست خود می گیرد.
 حرکت مارپیچی
حرکت مارپیچی
حرکت مارپیچی قدم دیگری برای تمرین ژیمناستیک ریتمیک با روبان است. ژیمناست دست خود را باز می کند تا روبان به شکل یک مارپیچ شکل بگیرد و دایره های متمرکز را در هوا ایجاد کند. بازوی او باید راست باشد، اما آرنج خود را نباید قفل کند و نوار هرگز نباید کف را لمس کند.
مانند حرکت پرتاب و گرفتن، حرکت مارپیچ را می توان در یک، چرخش، جهش یا پشتک وارون به جلو/ عقب انجام داد. ژیمناست همچنین می تواند یک حرکت مارپیچ را در حالی که در یک وضعیت انعطاف پذیری مانند یک عقرب قرار دارد بسازد. برای انجام یک حالت عقرب، او بر روی یک پا ایستاده، پشتش را قوس می کند و پای دیگر را به پشت باز می کند تا انگشتان پایش سر او را لمس کند.
 حرکت مار
حرکت مار
در ژیمناستیک ریتمیک با روبان همچنین میتوان حرکت مار را انجام داد. برای تکمیل حرکت مار، ژیمناست دست خود را حرکت می دهد به طوری که روبان به شکل مارپیچ یا مار در هوا گیرد. بازویی که با آن روبان را می گیرد، باید باز باشد و قفل نشود تا از بروز مصدومیت رهایی یابد. روبان نباید به زمین برخورد کند. یک ژیمیناست حرفه ای می تواند هنگامی که در وضعیت انعطاف پذیری، پرش یا دیگر مهارت های ژیمناستیک مانند چرخش و پشتک وارون است، حرکت مار را اجرا کند.
 دایره
دایره
حرکت ژیمناستیک ریتمیک با روبان باید شامل دایره هایی باشد. برای تکمیل این مرحله، یک ژیمناست بازوی خود را در یک دایره کامل عمود بر کف حرکت می دهد. به هنگام انجام این حرکت او باید روبان را نگه دارد که طبیعتا دایره ای گرد در هوا ایجاد می کند. بازوی او باید باز شود و اجازه قفل شدن ندارد. روبان نباید زمین را در هر لحظه از زمان لمس کند. دایره ها هم چنین می توانند در وسط جهش ها، چرخش، انعطاف پذیری، حرکات گام برداری و پشتک وارون اجرا شوند.
علت گرفتگی عروق کرونر چیست؟
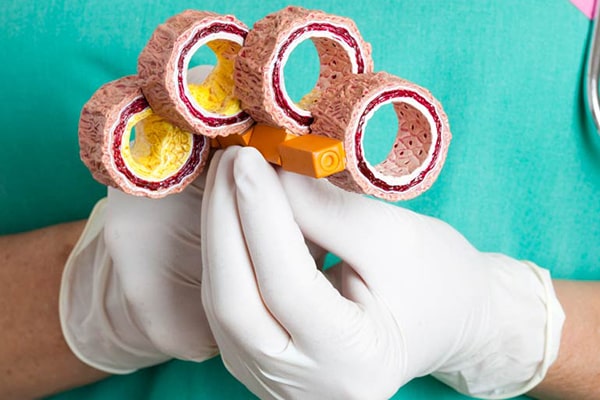
رگ ها عروق خونی هستند که خون سرشار از اکسیژن را به سرتاسر بدن می رسانند. عروق قلب از نوک پا تا مغز را خون رسانی می کنند. رگ های سالم دیواره های داخلی صافی داشته و جریان خون را به آسانی از خود عبور می دهند. در این میان، برخی افراد به گرفتگی عروق قلب دچار می شوند. انسداد عروق قلب در اثر تجمع ماده ای به نام پلاک در دیواره داخلی رگ به وجود می آید.
به گفته دکتر حسین دباغیان متخصص قلب و عروق (ghalbe-salamat.com) پلاک می تواند جریان خون را کاهش داده و در برخی موارد عروق را به طور کامل مسدود کند. گرفتگی عروق کرونری به طرز چشم گیری احتمال بروز حمله قلبی، سکته مغزی و حتی مرگ را افزایش می دهند. به دلیل وجود این خطرات، ضرورت دارد که افراد صرف نظر از سن خود، از عوامل بروز پلاک در رگ ها و روش های درمانی جهت پیشگیری از رخداد عواقب جدی آگاهی داشته باشند.
علت گرفتگی رگ های قلب چیست؟
پلاک های موجود بر دیواره داخلی رگ ها از مواد مختلفی تشکیل شده که در جریان خون گردش می کنند. این مواد شامل کلسیم، چربی، کلسترول، ضایعات سلولی و فیبرین می شوند. فیبرین ماده ای است که در انعقاد خون کاربرد دارد. سلول های دیواره رگ در پاسخ به تشکیل پلاک تکثیر شده و مواد اضافی را ترشح می کنند که انسداد رگ ها را بدتر می کند. در اثر رشد رسوبات پلاک، عارضه ای به نام آترواسکلروزیس یا تصلب شرایین به وجود می آید. این بیماری سبب تنگی و سفت شدن رگ ها می شود. با اینکه متخصصان از علت شروع تصلب شرایین مطلع نیستند، اما به نظر می رسد که فرایند از آسیب بافت پوششی دیواره رگ ها شروع می شود. این آسیب که می تواند رسوب پلاک را رقم زند معمولا ناشی از موارد زیر است:
-بالا بودن کلسترول بد و پایین بودن کلسترول خوب در خون: مقادیر بالای کلسترول بد یا لیپو پروتئین کم چگال (LDL) عامل اصلی تشکیل پلاک رگ است. با این حال، این مورد تنها عامل نیست. همه افراد در خون خود مقادیری کلسترول خوب یا لیپو پروتئین پر چگال دارند. متخصصان بر این باورند که کلسترول خوب می تواند مقداری از کلسترول بد موجود در پلاک را جدا کرده و جهت از بین بردن به کبد ببرد.
-فشار خون بالا: ابتلا به فشار خون بالا خطر تشکیل پلاک رگی را بیشتر و سفت شدن دیواره رگ های مسدود شده را تسریع می کند.
-مصرف سیگار: مصرف سیگار به نظر می رسد که خطر ابتلا به سفتی رگ های قلب، پا ها و آئورت را افزایش می دهد. آئورت بزرگ ترین رگ در بدن است.
-دیابت یا افزایش قند خون نیز یک عامل مهم دیگر در انسداد رگ هاست. حتی افراد غیر دیابتی که دارای قند خون بالا هستند نیز در معرض خطر بالای تشکیل پلاک رگی قرار دارند. از جمله این افراد می توان به مبتلایان سندرم متابولیک اشاره کرد.
دیگر عوامل خطر شامل سابقه خانوادگی، استرس، سبک زندگی بی تحرک و چاقی می شوند. آگاهی یافتن از سابقه پزشکی خانواده خود بسیار مهم است. با اینکه پلاک ها اغلب در سال های کودکی یا نوجوانی شروع به تشکیل شدن می کنند اما گرفتگی عروق قلب در سنین میانسالی یا پس از آن مشاهده می شود.
خطرات گرفتگی عروق قلب چیست؟
دلیل گرفتی رگ قلب به محل تجمع پلاک ها بستگی دارند. گرفتگی رگ قلب می تواند به بیماری های متعددی از جمله موارد زیر منجر شود:
-بیماری رگ های کرونری: تشکیل پلاک در رگ های حامل خون رونده به قلب منجر به بیماری رگ های کرونری یا بیماری قلبی می شود. بیماری رگ های کرونری می تواند سبب درد در قفسه سینه یا تنگی نفس شده و حملات قلبی را در پی داشته باشد. حملات قلبی اولین عامل مرگ و میر در ایالات متحده آمریکا هستند.
-بیماری رگ های کاروتید: رگ های کاروتید در دو طرف گردن قرار داشته و خون پر اکسیژن را به مغز می رسانند. تجمع پلاک رگی در رگ های کاروتید می تواند به سکته مغزی منجر شود.
-بیماری عروق محیطی: در صورتی که پلاک در عروق خونی حامل خون به پا ها تشکیل شود، جریان خون پر اکسیژن رونده به پا ها کاهش می یابد. در نتیجه این وضعیت، بیمار درد، بی حسی یا عفونت جدی را در پا های خود تجربه خواهد کرد.