salamatpedia
در این وبلاگ با مقالات پزشکی روز آشنا شوید و به روز بمانید!salamatpedia
در این وبلاگ با مقالات پزشکی روز آشنا شوید و به روز بمانید!اندوتاین ترنس بلف چیست؟
اندوتاین ترنس بلف، یک محصول انقلابی و جدید است که امکان لیفت ابرو از طریق ایجاد یک برش در پلک بالایی را فراهم می کند. این برش همانند برشی است که در فرایند بلفاروپلاستی رایج، ایجاد می شود. تکنولوژی تثبیت چند نقطه ای بافت نرم، بدون نیاز به انجام لیفت کامل ناحیه پیشانی و تنها با قرار دادن یک ایمپلنت سه دندانه، فرصت های تازه ای را برای داشتن ظاهری جوان و زیبا در اطراف چشم ها، به بیماران ارائه می دهد.
نزدیکی بیشتر، نتایج بهتر: در این روش، ایمپلنت ها در زیر ابرو جای گرفته و جهت بالا بردن ابرو، با کمترین برش در غشای پریوستنوم، به صورت مستقیم بر روی استخوان زیر ابرو تثبیت می شوند.
افتادگی همزمان ابرو و پلک بالا: با کمک این روش در یک جلسه درمانی می توان علاوه بر برداشتن پوست اضافی پلک بالا، ابرو را نیز در حالت مناسب قرار داد.
عدم نیاز به اندوسکوپ: با ایجاد برش هایی همانند برش های بلفاروپلاستی پلک بالا، اندوتاین ترنس بلف، به ساده تر کردن فرایند لیفت ابرو کمک می کند. بدین ترتیب، نیازی به استفاده از دستگاه های آندوسکوپی گران قیمت نیست. همچنین، با کمتر بودن تعداد ابزار ها، آماده سازی، به کار گیری و نگهداری آن ها آسان تر خواهد بود.
فرایند لیفت ابرو با اندوتاین ترنس بلف
۱- دسترسی به ناحیه درمان: با ایجاد برشی همچون برش فرایند بلفاروپلاستی پلک بالا، جراح به کمک غشای پریوستنوم، به لبه بالای چشم دسترسی خواهد داشت. با انجام این برش، ابرو آزاد شده و تحرک کافی خواهد داشت.
۲- ایجاد سوراخ: جهت تثبیت اندوتاین ترنس بلف، یک برش در استخوان پیشانی ایجاد می شود. ایمپلنت های قابل جذب اندوتاین ترنس بلف، توانایی های درمانی جراح را ارتقا می دهند. پس از آنکه برش بلفاروپلاستی پلک بالا ایجاد شد، این برش تا لبه بالایی چشم ادامه پیدا می کند تا ابرو آزاد شود.
۳- جایگذاری دستگاه: ایمپلنت به اندازه ای در سوراخ وارد می شود که پلتفرم دستگاه، با استخوان پیشانی هم تراز شود.
۴- رها کردن دستگاه: سپس، ایمپلنت از دستگاه جایگذاری، جدا می شود.
۵- ایجاد دو نقطه تثبیت: ۱- لایه پریوستنوم، برای دستیابی به ارتفاع مورد نظر ابرو، بالا برده می شود. برای درگیر شدن بافت نیز پزشک از فشار انگشتان خود استفاده می کند. ۲- برای دستیابی به حداکثر میزان لیفت، لبه پریوستنوم را بالا برده و بر روی دندانه ها قرار می دهند.
۶- بستن: در نهایت، برش ایجاد شده با تکنیک های استاندارد و متداول، بسته شده و یک پانسمان فشاری بر روی آن اعمال می شود.
منبع:
نکات مهم برای پیشگیری از پوسیدگی دندان
شناخت پوسیدگی دندان
پوسیدگی دندان توسط باکتری های معمولی در دهان شما، شروع می شود. این باکتری ها از ذرات باقی مانده غذا در دهانتان تغذیه می کنند و باعث تولید اسید هایی می شوند. تقریبا 20 دقیقه بعد از غذا خوردن شما، ترکیب شدن باکتری، باقی مانده غذا، اسید و آب دهان ماده ای که «پلاک» نامیده می شود را روی دندان هایتان به وجود می آورد. اگر این پلاک ها بلافاصله از بین نروند، پوسیدگی دندان شروع خواهد شد. به مرور زمان این پلاک ها تبدیل به ماده ای به نام «تاتار»(tartar) می شوند که از بین بردن آن به مراتب سخت تر می باشد. در نهایت این پلاک ها و تاتارها منجر به بیماری های لثه خواهند شد.
انواع پوسیدگی دندان
به طور کلی ۳ نوع پوسیدگی دندان وجود دارد:
پوسیدگی ریشه
پوسیدگی ریشه هنگامی ایجاد می شود که حفره هایی روی سطح ریشه دندان ایجاد می شود. برای درمان پوسیدگی های ریشه، دندانپزشکان با از بین بردن هرگونه پوسیدگی دندان شروع می کنند و سپس حفره ایجاد شده را پر می کنند. اگر پوسیدگی به پالپ گسترش یافته باشد، معمولاً به درمان عصب کشی دندان نیاز است. از آنجایی که این قسمت از دندان مینای دندان محافظ زیادی ندارد ، پوسیدگی دندان می تواند نسبتاً سریع گسترش یابد.
پوسیدگی شیاری
در این نوع خرابی، پوسیدگی در شیارهای باریک روی سطح گزنده دندان های آسیاب اتفاق می افتد. در صورت تشخیص زودهنگام، شیارهای دارای پوسیدگی را می توان با استفاده از برخی از انواع فلوراید درمان کرد. در صورت عمیق شدن حفره، دندانپزشک باید پوسیدگی را برداشته و دندان را با پر کند یا احتمالاً کانال ریشه و تاج دندان را ترمیم کند.
حفره های سطح صاف
در این نوع، پوسیدگی روی سطح صاف دندان اتفاق می افتد. از آنجا که رشد این نوع پوسیدگی ها کند است، حفره های سطح صاف به راحتی قابل درمان هستند. بسیاری از اوقات ، این خرابی ها با کمک درمان های فلوراید ، مانند ژل ، خمیر دندان ، لاک الکل یا آب غنی از فلوراید برطرف می شوند.

10رش پیشگیری از پوسیدگی دندان
1. هر روز مسواک بزنید
2. با خمیر دندان حاوی فلوراید مسواک بزنید
3. به پروسه فیشور سیلانت توجه داشته باشید!
4. به طور منظم به دندانپزشک مراجعه کنید
5. مصرف میان وعدهها و خوراکیهای مضر را کاهش دهید
6. غذاهای سالم بخورید
7. از دهانشویههای آنتی باکتریال کمک بگیرید
8. آب بیشتری بنوشید
9. نخ دندان بکشید
10. میزان مصرف مواد شیرین را کاهش داده و فیبر بیشتری بخورید
علائم پوسیدگی دندان
اغلب، هنگام که برای اولین بار حفرات دندانی ایجاد میشوند، شما علائمی احساس نخواهید کرد. این همان دلیلی است که باید به صورت منظم برای بررسی و ویزیت به دندان پزشک مراجعه کنید، درست قبل از آن که حفرات باعث آسیب جدی به دندان شوند. با بدتر شدن پوسیدگی، ممکن است علائم و نشانه های زیر را داشته باشید:
حساسیت دندان، درد دندان هنگام گاز زدن یا فشار دادن دندان یا خوردن مواد غذایی شیرین، داغ یا سرد یا سوراخ های قابل مشاهده یا ایجاد لکه سیاه، قهوه ای یا سفید روی سطح دندان
درمان پوسیدگی دندان
برای درمان و جلوگیری از پوسیدگی دندان روش های مختلفی وجود دارد، که این روش ها بر طبق شدت پوسیدگی استعمال می شوند.
درمان پوسیدگی دندان با فلوراید: این روش در هنگامی که حفره دندان زیاد نیست و کوچک است می تواند مینای دندان را باز گرداند. این درمان با استفاده از خمیردندان های حاوی فلوراید و دهان شویه ها صورت می گیرد.
پر کردن: درمان اصلی پوسیدگی دندان می باشد و با نام ترمیم نیز شناخته می شود. موادی که مورد استفاده قرار می گیرد، شامل رزین های کامپوزیتی همرنگ دندان، پرسیلین و یا ترکیبی از مواد مختلف می باشد.
تاج: زمانی از تاج استفاده می شود که پوسیدگی شدید باشد و دندان ضعیف شده باشد. جنس آن از طلا، رزین، پرسیلین متصل به فلز و یا مواد دیگر می باشد و بر روی دندان نصب می شود.
درمان کانال ریشه: هنگامی که دندان به شدت آسیب دیده باشد و پوسیدگی دندان به پالپ دندان برسد از این درمان استفاده می شود.
برای اطلاعات بیشتر درباره چگونه از دندان پوسیده مراقبت کنیم این مطلب را بخوانید
عوارض بالا رفتن کراتینین و اوره چیست؟
کراتینین چیست؟
creatinine چیست؟ کراتینین و اوره دو ماده زائد در خون هستند که باید توسط کلیه ها دفع شوند. چون این دو ماده فقط توسط کلیه ها قادر به دفع می باشند، می توان گفت که دفع یا عدم دفع این دو ماده توسط کلیه ها از طرفی عملکرد و یا عدم کارائی و سلامت کلیه ها را نشان می دهد.
چرا میزان کراتینین خون باید بررسی شود؟
کلیه ها میزان کراتینین خون را در سطح نرمال نگه می دارند. از این رو میزان کراتینین نمایانگر عملکرد کلیه ها است. بالا بودن میزان کراتینین حاکی از اختلال در عملکرد کلیه یا بیماری های کلیوی است.
آسیب به کلیه ها بنا به هر دلیلی باعث افزایش سطح کراتینین در خون خواهد شد. این امر به خاطر عدم دفع کراتینین توسط کلیه اتفاق می افتد. بالا بودن غیر طبیعی میزان کراتینین که به وسیله آزمایش خون مشخص می شود، می تواند حاکی از نارسایی های کلیه باشد.
میزان دقیق تر عملکرد کلیه از طریق محاسبه میزان کراتینین پاک سازی شده بدن توسط کلیه، ارزیابی می شود. دفع کراتینین را می توان با استفاده از سطح کراتینین سرم، وزن و سن بیمار به کمک فرمول محاسبه کرد.
مقدار طبیعی کراتینین و اوره
مقدار طبیعی کراتینین خون در مردان ۰٫۸-۱٫۲ mg/dl (در برخی موارد تا ۱٫۵ mg/dl ) و در زنان ۰٫۶-۰٫۹ mg/dl می باشد. مقدار طبیعی اوره خون در بالغین 15-45 mg/dl و در کودکان 10-40 mg/dl می باشد. اگر کراتینین و اوره از این مقدار بالا رود نشان دهنده بیماری کلیه می باشد.
چگونه کراتینین خونم را کاهش دهم؟
چگونه کراتینین خونم را کاهش دهم؟ برخی راهکارها برای کاهش کراتینین هستند که با آنها به راحتی می توان کراتینین خون خود را متعادل نگه دارید.کراتین یک ترکیب کبدی است که توسط ماهیچه ها برای انرژی زایی مورد استفاده قرار می گیرد. کراتین استفاده نشده به کراتینین تبدیل می شود. کراتینین ماده زائد شیمیایی موجود در خون، محصول جانبی متابولیسم عضلات یا انقباضات عضلانی است. کراتینین از طریق کلیه ها از بدن همراه با ادرار دفع می شود.
سطح کراتینین یک فرد نشان دهنده دو عامل اصلی برای وضعیت سلامتی افراد است:
· عملکرد کلیه
· توده عضلانی
زمانی که به هر دلیلی در عملکرد کلیهها اختلال ایجاد میشود، میزان کراتینین خون به دلیل عملکرد ضعیف کلیهها در تصفیه کراتینین بالا میرود. از این رو میتوان گفت که افزایش غیرعادی میزان کراتینین هشداری در مورد عملکرد ضعیف یا نارسایی کلیه میباشد.
میزان نیتروژن اوره خون (BUN) شاخص دیگری برای عملکرد کلیه میباشد. اوره نیز یکی از فرآوردههای جانبی سوخت و ساز بدن است که در صورت نقص عملکرد کلیه در خون تجمع مییابد. نسبت نیتروژن اوره به کراتینین در مقایسه با میزان کراتینین به عنوان یک شاخص تنها، اغلب اطلاعات دقیقتری را در مورد نقص عملکرد کلیه و علت نهان آن نشان میدهد. نیتروژن اوره خون علاوه بر این با کاهش آب بدن افزایش مییابد. اخیراً ارتباط میان افزایش میزان کراتینین با باکترمی (تجمع باکتریها) در کودکان و افزایش خطر ابتلا به سرطان پروستات در مردان بالغ کشف شده است.
دلایل بالا بودن میزان کراتینین
هر گونه عارضهای که عملکرد کلیهها را مختل کند، میزان کراتینین خون را بالا میبرد. در این بین باید تشخیص داده شود که آیا علت نقص عملکرد کلیه یا نارسایی کلیه است یا کراتینین خون به تازگی افزایش یافته است و ناشی از نارسایی کلیه ها نیست. چنانچه سطح کراتینین به تازگی افزایش یافته باشد، وضعیت برگشتپذیر و درمان راحتتر خواهد بود.
چطور کراتینین را پایین بیاوریم؟
چندین نوع از تغییرات غذایی در افراد ممکن است باعث درمان کراتینین بالا و کاهش سطح کراتینین شود، از جمله:
– کاهش مصرف پروتئین
– انتخاب منابع گیاهی پروتئینی مانند آجیل و توفو که ممکن است سطوح کراتینین را کاهش دهد و در درمان کراتینین بالا موثر است.
– مصرف پروتئین بیش از حد می تواند موجب افزایش ناگهانی کراتینین، حتی در افراد سالم باشد. در افرادی که قبلا دچار سطح بالای کراتینین بوده اند، می تواند سطح بیشتری را افزایش دهد.
– مصرف گوشت قرمز پخته شده به میزان بالا، توصیه نمی شود. گوشت قرمز به طور طبیعی حاوی کراتین است. پخت و پز این گوشت باعث می شود کراتین به کراتینین تجزیه شود، بنابراین وقتی گوشت قرمز مصرف می کنید، سطح کراتینین خود را افزایش می دهید و درمان کراتینین بالا موثر است.
چه زمانی برای افزایش کراتینین به پزشک مراجعه کنیم؟
مقادیر بالای کراتینین در مدت طولانی می تواند به اورمی تبدیل شود که یک وضعیت جدی و خطرناک است. در این شرایط بهتر است برای تعیین علت اصلی آن به پزشک جراح و متخصص کلیه مراجعه کنید. آزمایش خون کراتینین معمولاً اولین مرحله ای است که پزشک برای ارزیابی آن در صورت احتمال شما به بیماری های کلیوی، تجویز می کند.
آیا پلاتین باعث عفونت در پا می شود؟
حتما شما هم با اصطلاح قرار دادن “پلاتین “در پا مواجه شده اید و افرادی را دیده اید که از عفونت” پلاتین” ساق پا نگران بوده اند. قبل از هر چیز باید بدانید آنچه به عنوان پلاتین در ساق پای بیماران قرار می گیرد، تیتانیوم یا استیل ضد زنگ است که به اشتباه پلاتین بیان می شود.
میله های داخل استخوانی (intramedullary rods )جهت چینش و ثابت کردن شکستگی های استخوانی به کار می روند. این میله ها به درون کانال مغز استخوان در مرکز استخوان های بلند اندام های انتهایی وارد می شوند. از نمونه این استخوان ها می توان به استخوان ران یا درشت نی (ساق پا) اشاره کرد. یکی از مزایای قابل توجه میله های داخل استخوانی نسبت به دیگر روش های ثابت سازی این است که میله ها به جای حمایت کامل از استخوان بخشی از فشار وارد بر آن ها را تحمل می کنند.
جنس پلاتین از چیست؟
در ابتدا بهتر است این نکته روشن شود که گرچه بسیاری از مردم به این وسایل فلزی، پلاتین میگویند ولی جنس این ایمپلنت ها از پلاتین یا طلای سفید نیست.
این وسایل اکثرا از آلیاژی از فولاد بنام فولاد ضد زنگ Stainless steel ساخته شده که ترکیبی از آهن، کروم و نیکل است. بدن انسان با این آلیاژ سازگار بوده و نسبت به آن واکنشی نشان نمیدهد.
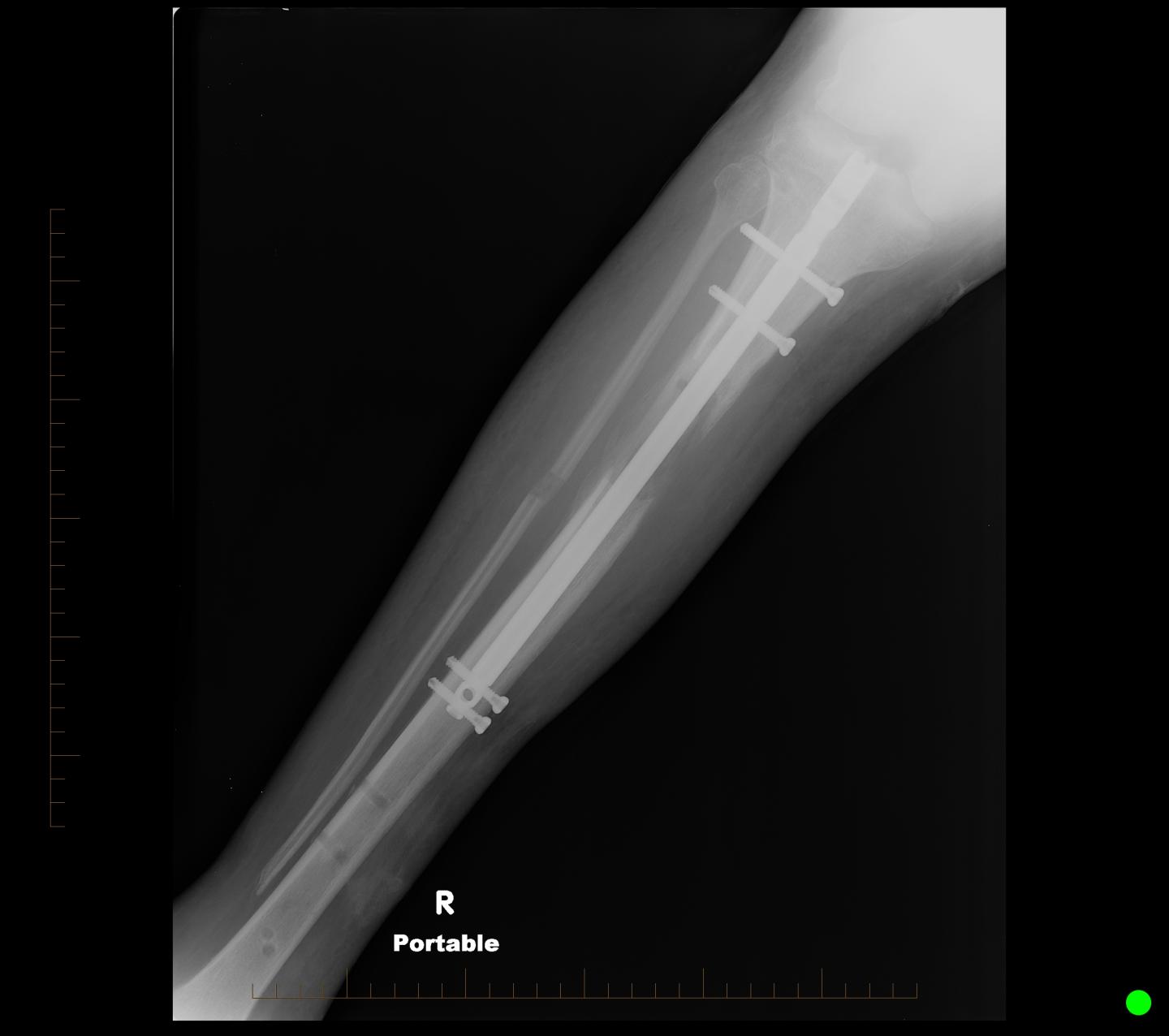
این آلیاژ همچنین در داخل بدن انسان دچار خوردگی نمیشود. گاهی از اوقات از تیتانیوم هم برای ساختن ایمپلنت ها استفاده میشود. ایمپلنت هایی که قسمت اعظم آنها در خارج از بدن انسان قرار دارند عموما بعد از جوش خوردن شکستگی خارج میشوند.
پلاتین داخل استخوان ران
قدرت استخوان شکسته شده ران بعد از مدتی تا حد زیادی به اندازه قدرت استخوان قبل از شکستگی میشود. این مدت بسته به سن بیمار و وضعیت سلامتی کلی وی متفاوت است ولی معمولا حدود یک سال است. بعد از این مدت میتوان ورزش کرد ولی توصیه میشود ورزش هایی که در آن ضربات بسیار شدید به ران وارد میشود مانند ورزش های رزمی انجام داده نشود.
علت اینست که قدرت استخوان بسته به نیروهایی است که به آن وارد میشود. هرچه این نیروها بیشتر باشند استخوان قویتر است. دقیقا به همین علت است که ورزش استخوان ها را قویتر کرده و بیحرکتی موجب پوکی استخوان میشود. وقتی استخوان به توسط پلاک حمایت میشود قدرت آن صد در صد به حد قبل از شکستگی برنگشته و قدری پوکی استخوان در زیر پلاک وجود خواهد داشت.
علائم عفونت پلاتین در پا
مطالعات حیوانی نشان داده اند که این ایمپلنت ها می توانند سیستم ایمنی را تحت تاثیر قرار دهند. در اکثر اوقات عفونت پلاتین ساق پا صرفا به دلیل وجود این ابزار ایجاد نمی شود و عواملی مانند بیماری های زمینه ای مثل دیابت و نارسایی کلیه یا مصرف داروهای سرکوبگر ایمنی یا تکنیک جراحی و به ندرت الوده بودن محیط اتاق عمل در بروز عفونت موثرتر هستند.برخی مطالعات نشان داده اند که ایمپلنت های فلزی می توانند فعالیت برخی گلبول های سفید خون (لنفوسیت ها) را افزایش دهند. این وضعیت می تواند سبب شل شدن یا عدم موفقیت ایمپلنت ها در درمان شکستگی شود. لازم به ذکر است که این گفته هنوز از نظر علمی اثبات نشده است.
عوارض پلاتین در ران
پلاک ها از ایمپلنت هایی ساخته شده اند که از آنها برای بی حرکت کردن شستگی ها استفاده می شود. از این وسایل برای بی حرکتی در شکستگی های بازو، ساعد، لگن، ران و ساق استفاده می شود.
پس از جوش خوردن شکستگی نیرویی که به استخوان وارد می شود همچنان توسط پلاک روی استخوان جذب می شود تا در دراز مدت استخوان تحت فشار و نیروهای خارجی قرار نگیرد. علت پوکی استخوان در کسانی که مدت زیادی در بستر استراحت میکنند و یا در فضانوردانی که کمتر تحت تاثیر نیروی جاذبه هستند هم همین است. بنابراین باقی ماندن پلاک در اندام به مدت زیاد موجب پوکی استخوان میشود.
از چه پلاتینهایی در عمل جراحی شکستگی استخوان استفاده میشود؟
ثابتکنندههای خارجی (اکسترنال فیکساتورها) از این دستهاند. این وسایل معمولا بعد از گذشت چند هفته تا چند ماه توسط پزشک معالج و در کلینیک ( بدون نیاز به بیهوشی) خارج میشوند.
وسیله دیگر «پین» است که پزشک جراح از آن برای بیحرکت کردن شکستگیها استفاده میکند. گاهی اوقات بخصوص در شکستگیهای دست، بعد از جراحی سر پین در خارج از پوست باقی میماند. در این موارد پس از گذشت چند هفته که قطعات شکسته شده به اندازه کافی به یکدیگر میچسبند پینها در کلینیک توسط پزشک ارتوپد خارج میشوند.
پینها اگر به تنهایی در داخل استخوانها بهکار برده شوند، معمولا نیازی به خارج شدن نداشته و میتوانند تا آخر عمر بدون ایجاد مشکلی در بدن باقی بمانند. در مواردی که سر پین زیر پوست باشد و بیمار را اذیت کند ممکن است نیاز به خارج کردن آن باشد. بعضی از پینها همیشه بهطور موقت گذاشته میشوند و بعد از مدتی باید خارج شوند. مثلا در دررفتگی مفصل پایینی بین دو استخوان ساق پا، پزشک جراح این دو استخوان را پس از جااندازی با یک پین به یکدیگر متصل میکند. این پین معمولا پس از شش هفته از مچ پا خارج میشود.
علائم شکستگی استخوان ران
معمولاً شکستگی استخوان ران (یا فمور، که قویترین استخوان بدن است) مشخص است زیرا شکستن آن نیروی زیادی میخواهد. اما شکستگیهای استخوان ساق (یا تیبیا، که حمل کننده اصلی وزن بدن در ساق پا است) و استخوانی که در کنار آن قرار دارد (فیبولا) معمولاً ظریفتر و نامشخصتر هستند.
نشانهها و علائم شکستگی پا میتوانند شامل موارد زیر باشند:
· درد شدیدی که با حرکت دادن پا بدتر میشود
· تورم
· حساسیت به لمس
· کبودی
· تغییر شکل آشکار یا کوتاه شدن پای درگیر
· ناتوانی از راه رفتن
گاهی اوقات کودکان نوپا و خردسالی که پایشان میشکند، تنها دست از راه رفتن میکشند، حتی بدون آنکه بتوانند دلیلش را توضیح بدهند. گریه بیدلیل یک کودک نوپا میتواند نشانه شکستگی پای او باشد.
علت نیاز شکستگی ها به پلاتین
اکثر شکستگی ها برای جوش خوردن مطلوب نیازی به عمل جراحی ندارند. پزشک ارتوپد با استفاده از روش های غیر جراحی شرایطی را فراهم میکند تا قطعات شکسته شده برای مدتی در کنار یکدیگر بیحرکت بمانند تا بدینوسیله بدن با استفاده از ظرفیت های حیاتی بالای خود آن قطعات را به یکدیگر جوش داده و متصل کند.
دکتر غلامرضا نادری
سوالات متداول در مورد اختلال پانیک
1. آیا درست است که اختلال پانیک، حملات مکرر ترس است که می تواند چندین دقیقه طول بکشد؟
بله. در اختلال پانیک، فرد دچار حملات ترس می شود که به آن حمله ی پانیک گفته می شود. این حملات به صورت ناگهانی بروز پیدا می کنند و به طور معمول برای چند دقیقه ادامه دارند. علامت مشخصه ی حملات پانیک، ترس از دست دادن کنترل، ترس از بروز یک فاجعه و یا ترس از مرگ قریب الوقوع است، حتی اگر هیچ خطر واقعی وجود نداشته باشد. حملات پانیک ممکن است با علائم جسمی نیز همراه باشد. افرادی که دچار حملات پانیک می شوند، اغلب نگران احتمال بروز حمله ی پانیک در آینده هستند و همین باعث می شود تا این افراد از شرکت در بسیاری از فعالیت های اجتماعی و یا حتی رانندگی خودداری کنند.

2. اختلال پانیک چه نوع اختلالی است؟
اختلال پانیک به عنوان یک اختلال اضطرابی در نظر گرفته شده است. بیشتر افراد مبتلا به بیماری پانیک را می توان با دارو و یا روان درمانی با موفقیت درمان کرد.
3. آیا کلمه ی پانیک از نام یک الهه ی یونانی به نام “پان” گرفته شده است؟
بله. واژه ی پانیک از یک الهه ی یونانی به نام پان گرفته شده است. پان، الهه ی گله ها، چوپان ها و مراتع است. این الهه بخشی انسان و بخشی بز است و باعث وحشت افرادی می شود که شب را در مراتع سپری می کنند.
4. چرا افراد دچار اختلال پانیک می شوند؟
دلیل این که چرا افراد دچار اختلال پانیک می شوند کاملا مشخص نیست. به عنوان مثال، تصور می شود که اگر فردی در یک خانواده به اختلال پانیک مبتلا باشد، احتمال این که دیگر افراد خانواده نیز دچار این اختلال باشند وجود دارد. بنابراین ممکن است اختلال پانیک یک نوع بیماری ژنتیکی باشد. همچنین به نظر می رسد که حملات پانیک در مراحل حساسی از زندگی مانند فارغ التحصیلی، ازدواج و یا زایمان بسیار شایع است. استرس های شدید مانند از دست دادن عزیزان، طلاق یا از دست دادن شغل نیز می تواند با حملات پانیک همراه باشد. علائم حملات پانیک گاهی اوقات می تواند ناشی از برخی شرایط پزشکی نیز باشد.
شرایط پزشکی که گاهی ممکن است علائمی شبیه حمله پانیک ایجاد کند شامل موارد ذکر شده در زیر است:
· افت قند خون
· پر کاری تیروئید
· افتادگی دریچه میترال قلب (عارضه ای که در آن دریچه میترال قلب به درستی بسته نمی شود)
· مصرف یا ترک مواد مخدر
5. آگورافوبیا چیست؟
آگورافوبیا یعنی ترس از فضاهای باز. در این اختلال، فرد به دلیل ترس از فضای باز، خود را در منزل حبس می کند و از شرکت در فعالیت های عادی خارج از منزل خودداری می کند.
6. چه کسانی بیشتر دچار حملات وحشت می شود؟ مردان یا زنان؟
اختلال پانیک در زنان دو برابر بیشتر از مردان است. به طور کلی، در ایالات متحده آمریکا در حدود ۶ میلیون بزرگسال از این اختلال رنج می برند. هر کسی که حملات پانیک را تجربه کند، دچار اختلال پانیک می شود. این حملات اغلب در سال های نوجوانی و یا اوایل بزرگسالی آغاز می شوند.
7. آیا درست است که افرادی که دچار حملات پانیک هستند، اغلب این حملات را به جای حملات قلبی اشتباه می گیرند؟
حملات پانیک ممکن است علائمی شبیه به حمله قلبی مانند درد در قفسه سینه، تنگی نفس، تحریک شدید (آژیته شدن)، تپش سریع قلب و احساس هراس داشته باشد. افرادی که برای اولین بار دچار حمله پانیک می شوند ممکن است احساس کنند که دچار حمله قلبی شده اند و برای درمان به بخش اورژانس بیمارستان مراجعه می کنند. البته این یک رفتار کاملا صحیح است، چرا که در صورت احساس درد در قفسه سینه حتما باید به بیمارستان بروید و مورد ارزیابی قرار بگیرید.
8. هراس بی وقفه ای که باعث می شود فرد از قرار گرفتن در موقعیت های اجتماعی، شرکت در فعالیت های اجتماعی و حضور در اماکن عمومی اجتناب کند، چه نام دارد؟
فوبیا. فوبیا، ترس هایی مداوم، غیر منطقی و غیر قابل کنترل نسبت به یک موقعیت، موضوع و یا یک فعالیت است. افراد مبتلا به فوبیا ممکن است علائم شدیدی داشته باشند و به سختی تلاش کنند تا با موضوعی که باعث هراس آنها می شود مواجه نشوند، حتی اگر هراس آنها غیر منطقی باشد. حمله پانیک می تواند در بعضی موارد به عنوان واکنشی به یک هراس اتفاق بیفتد. فوبیا معمولا در سنین ۱۵ تا ۲۰ سالگی آشکار می شود. زنان و مردان به طور مساوی تحت تاثیر فوبیا قرار دارند، اما مردان بیشتر از زنان به دنبال درمان هستند.
9. آیا اختلال پانیک یک بیماری واقعی است؟
بله. اختلال پانیک یک بیماری واقعی است که با حملاتی وحشتناک و ناگهانی همراه است. این حملات ممکن است با بروز علائم جسمی مانند تپش سریع قلب، تنگی نفس، درد در قفسه سینه، گر گرفتگی، لرز، تعریق، ضعف یا سرگیجه همراه باشد. افرادی که حملات پانیک را تجربه می کنند، ممکن است فکر کنند که دچار حمله ی قلبی شده اند، عقل خود را از دست داده اند و قرار است در همین چند لحظه بمیرند.
10. آیا افرادی که از اختلال پانیک رنج می برند باید از مصرف شکلات خودداری کنند؟
بله. درمان در منزل به همراه درمان حرفه ای می تواند به رفع اضطراب کمک کند. افرادی که از اختلال پانیک رنج می برند باید از مصرف مشروبات الکلی، کافئین، شکلات و نیکوتین پرهیز کنند. مصرف این مواد می تواند اضطراب را افزایش دهد. مصرف برخی از مواد مخدر غیر قانونی مانند کوکائین، کراک و آمفتامین نیز می تواند باعث بروز اضطراب شود.